ジェネリック医薬品(generic、後発品)は、特許切れになった医薬品であるために開発研究費の負担がなくなり、先発品より薬代が安価になるメリットがあります。
しかし、思ったように先発品からジェネリックへのスイッチは進みません。私が院内処方と処方箋の発行を併用していて感じる、いくつかのジェネリックの問題点を考えてみます。
本記事の内容
なぜ国はジェネリックへのスイッチを促進するのか?
ジェネリックとは英語では「一般的な」という意味があります。しかし、日本の医薬業界ではジェネリックは「ゾロ」と呼ばれた時代の名残のためか、二流品、ブランド品では無い、とのイメージが浸透しているように感じます。
「私ってジェネリックだと効果出ないのよね〜っ❗」とおっしゃる患者さんもたまにはいます。そんな時に処方する私は、「成分は同じなんだけど。国もジェネリックを使うことを推奨しているんだよ」と伝えてジェネリックを受け入れてもらっています。
でもさあ、そもそもなぜ国は先発品からジェネリックへの変更を強く推し進めているのだろう?
一般的には医療費抑制のために、ジェネリックを普及させようとしていると解釈されているけど、これって本当に意味があるんだろうか?と素朴な疑問を抱いてしまっています。
ジェネリックの普及率、これは正しい指標なのだろうか?
このような記事を見かけました。
後発薬への切り替え率、本県全国1位
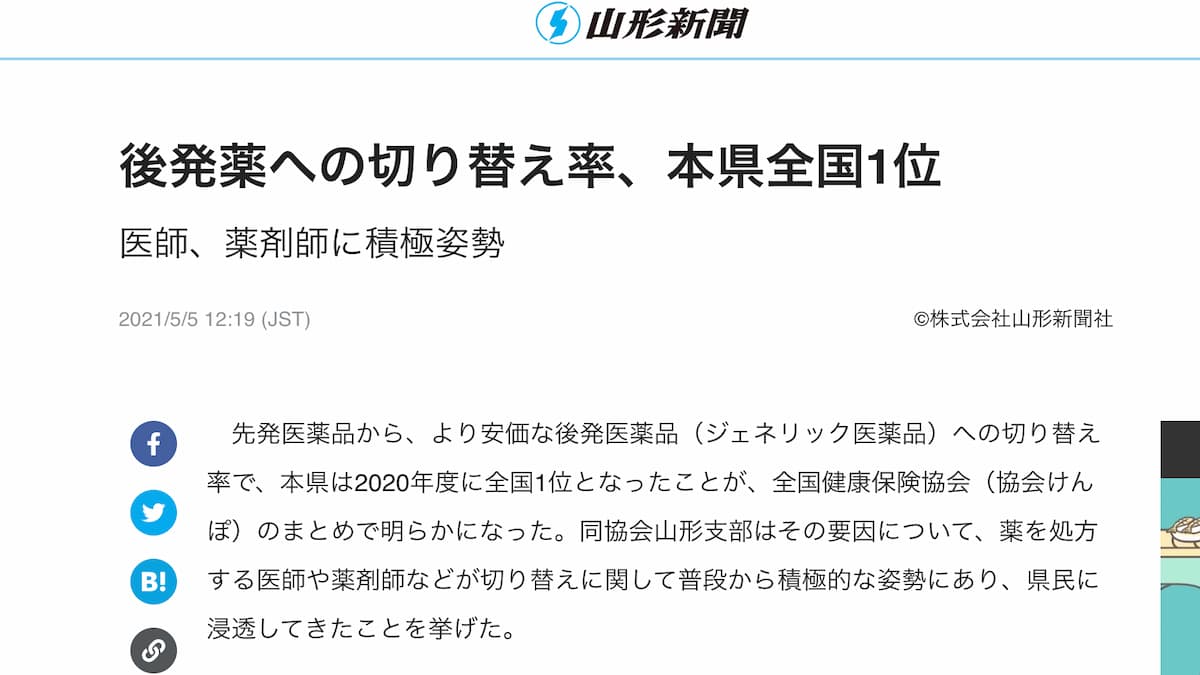
山形県がジェネリックの切り替え率が全国一位であることを報じている記事です。しかし、この記事だけではジェネリックの実態が掴めません。なぜなら、
もともとジェネリックの使用割合が山形県は82.7%で全国4位と高率だったとしても、数量ベースなのか、金額ベースなのかが不明です。
さらに例えば高血圧・糖尿病・脂質異常症などの生活習慣病に対する薬の一つでもジェネリックに切り替えたら「後発薬への切り替え率」にカウントされるのかも不明。
もともと国や社会保険支払基金や健保組合がジェネリックへの切り替えを促進していた主目的は医療費の抑制だとしたら、金額ベースで考えた方が良いと思うのですけど。
ジェネリックが主流になっても医療費は抑制されない可能性
厚生労働省の「平成30年度国民医療費の概況」によると
人口一人当たりの国民医療費は34万3,200円、前年度の33万9,900円に比べ3,300円、1.0%の増加となっている。
https://www.mhlw.go.jp/toukei/saikin/hw/k-iryohi/18/dl/data.pdf
ジェネリックが普及しても、医療費は緩やかながら右肩上がりである状況は改善されていませんよね。日本総研によると国民医療費に占める薬剤費の比率は22.0%とのこと(日本総研JRIレビュー Vol.5,No.77「薬剤費の推計−2001~2017年度」)。
- 平成30年度の国民一人当たりの医療費34万3,200円の22%が薬剤費だとすると、薬剤費は年間75,504円。
- 増加した医療費3300円中に占める薬剤費は726円
ジェネリックは最初に販売した時は先発品の7割の薬価が付くとされています。医療費の増加額のうち薬の増加分を726円と仮定した場合、2420円分の先発品をジェネリックに変更するだけで平成29年度と平成30年度の医療費の増加を抑えることが可能になっちゃいますよね。
先発品2420円ージェネリック1694円=726円
先発品をジェネリックに変更するのは世界的な潮流です。しかし、日本の医療費を抑制するにはジェネリックへのスイッチを促進しても、大した抑制にはならないような気がしちゃうんだよなあ⋯。
ジェネリックの普及より受診回数を減らした方が良いんじゃないの?
2020年から本年2021年にかけて世界的なヘンテコな疾患の蔓延で少なくとも日本の医療機関では受診抑制状態になっています。
処方患者数は全体的に減少傾向をみせた。10月に患者数が大きく回復した小児科も11月に再度患者数は減少し、前年同月比74%(10月は前年同月比82%)にまで落ち込んだ。
https://www.mixonline.jp/tabid55.html?artid=70316
単純に計算すれば通常の医療費は前年同月比74%なのですから、26%の医療費が削減できることになりますよね。しかし、受診する患者数の減少と医療費の減少は一致するのでしょうか?
約6割の医療機関で、外来患者数と保険診療収入が3割以上減少していた。外来患者数と保険診療収入が5割以上減少している医療機関は2割を超えた
東京保険医協会https://www.hokeni.org/docs/2020072000065/
受診回数あるいは受診者が減少すると大幅に保険診療収入は減少することになっています。ならば受診回数あるいは受診者を減らすことが医療費削減に大きく貢献するはずです。しかし、受診抑制はこのような問題を引き起こします。
茨城県保険医協会の調査(https://www.ibaho.jp/ibahoactivity/20201026)によると、受診を控えることによって症状悪化した人の5割超いるとのことです。
医療費が抑制されても、病状が悪化するのであれば大問題です。一方でこのような調査結果もあります。
受診控え、持病あっても「体調悪化せず」7割
朝日新聞デジタル2020年11月6日より
医療が高度化・専門化することによって医療費が増加することは当然の成り行きです。ジェネリックの普及は先発品を開発するモチベーションを低下させる原因にもなりかねません(と、言うかすでに日本の製薬業界は世界的に遅れをとっている)。ジェネリックにスイッチしても、医療費を減らすことはかなり難しいのではないでしょうか?
